- Autor Jason Gerald gerald@how-what-advice.com.
- Public 2024-01-19 22:12.
- Viimati modifitseeritud 2025-06-01 06:06.
Eksperdid ütlevad, et põis võib vaagnas tavapärasest asendist kukkuda, kui vaagnapõhi muutub väga nõrgaks või seal on liiga palju survet. Kui vaagnapõhi nõrgeneb, surub põis vastu tupe seina ja seda seisundit nimetatakse laskuvaks põideks (tsüstotseeleks). Uuringud näitavad, et tervelt 50% naistest kogeb pärast rasedust põit. Niisiis, see on üsna tavaline probleem. Kui olete mures laskuva põie pärast, rääkige sellest oma arstiga, sest saadaval on mitmesuguseid ravivõimalusi.
Samm
Osa 1 /4: Laskuva põie sümptomite äratundmine

Samm 1. Tundke tupe kudede punnitust
Tõsistel juhtudel võite tunda, et põis kukub tuppe. Istudes on tunne nagu istuks pallil või munal, aga tunne kaob seistes või lamades. See on tsüstotseele kõige sagedasem sümptom ja peaksite niipea kui võimalik pöörduma oma perearsti või günekoloogi poole.
Seda tunnet peetakse üldiselt raske tsüstotseele tunnuseks
Samm 2. Jälgige valu või ebamugavustunnet vaagnapiirkonnas
Kui teil on alakõhus, vaagnas või tupes valu, rõhk või ebamugavustunne, pöörduge arsti poole. Neid sümptomeid põhjustavad mitmed tingimused, sealhulgas põie rippumine.
- Kui põis on rippuv, süveneb see valu, surve või ebamugavustunne, kui köhite, aevastate, kõvasti tööd teete või vaagnapõhjalihaseid survestate. Kui see nii on, rääkige sellest oma arstile.
- Kui teie põis langeb, võib teil tekkida tunne, et tupest tuleb midagi välja.
Samm 3. Mõelge kuseteede sümptomitele
Kui kipute köhides, aevastades, naerdes või kõvasti tööd tehes urineerima, on teil seisund, mida nimetatakse "stressipidamatuseks". Naised, kes on sünnitanud, on selle seisundi suhtes eriti altid ja mõnikord on peamine põhjus rippuv põis. Probleemi lahendamiseks pöörduge arsti poole.
- Pöörake tähelepanu ka muutustele urineerimisel, näiteks urineerimisraskused, põie täielik tühjenemine pärast urineerimist (tuntud ka kui uriinipeetus) ja sagenenud urineerimine.
- Samuti pidage meeles, kas teil on sagedased põie- või kuseteede infektsioonid (UTI). Siin on „sageli” määratletud kuue kuu jooksul rohkem kui üks UTI. Naistel, kellel on tsüstotseele haigus, on tavaliselt sagedased põiepõletikud. Niisiis, pöörake tähelepanu oma UTI sagedusele.

Samm 4. Ärge ignoreerige valu seksi ajal
Valu tungimise ajal nimetatakse düspareuniaks ja selle käivitavad mitmed füüsilised tingimused, sealhulgas põie rippumine. Kui teil on düspareunia, pöörduge niipea kui võimalik oma perearsti või günekoloogi poole.
Kui tunnete vahekorra ajal valu ja olete just tupest sünnitanud, on kõige tõenäolisem põhjus põie rippumine. Ärge viivitage arsti külastamisega
Samm 5. Jälgige seljavalu
Mõnel naisel, kellel on tsüstotseele, esineb ka alaselja valu, survet või ebamugavustunnet. Seljavalu on väga levinud sümptom, mis võib tähendada kõike või ei ole üldse tõsine. Siiski on kõige parem planeerida kohtumine oma arstiga. See on eriti oluline, kui teil on ka muid sümptomeid.
Samm 6. Tea, et mõnel naisel pole sümptomeid üldse
Kui teie haigusjuht on kerge, ei pruugi te ülaltoodud sümptomeid tunda. Rutiinsetel günekoloogilistel uuringutel avastati mitu uut tsüstotseele juhtumit.
- Kui aga ilmneb või tekib mõni ülaltoodud sümptomitest, pöörduge kohe perearsti või günekoloogi poole.
- Kui teil pole sümptomeid, pole tavaliselt ravi vaja.
Osa 2/4: Põie kukkumise põhjuste mõistmine

Samm 1. Tunnistage, et rasedus ja sünnitus on põie rippumise kõige levinumad põhjused
Raseduse ja sünnituse ajal on vaagnalihased ja tugikoed pinges ja venitatud. Kuna on lihaseid, mis hoiavad põit paigal, võib rõhk või nõrkus põhjustada põie kukkumist tuppe.
Naistel, kes on olnud rase, eriti mitu tupest, on suurem risk tsüstotseele tekkeks. Tegelikult on ohus ka naised, kes sünnitavad keisrilõikega

Samm 2. Mõelge menopausi mõjule
Menopausijärgsetel naistel on kõrge põie langemise oht naissuguhormooni östrogeeni taseme vähenemise tõttu. Östrogeen mängib rolli tupe lihaste tugevuse, tugevuse ja vastupidavuse säilitamisel. Menopausi üleminekuga kaasnev östrogeeni taseme puudumine muudab lihased õhemaks ja elastsemaks ning põhjustab üldist nõrkust.
Pidage meeles, et see östrogeeni taseme langus ilmneb isegi siis, kui olete menopausis kunstlike vahenditega, näiteks emaka kirurgilise eemaldamise (hüsterektoomia) ja/või munasarjade abil. See operatsioon mitte ainult ei kahjusta vaagnapiirkonda, vaid muudab ka östrogeeni taset. Seega, isegi kui olete noorem kui enamik menopausijärgseid naisi ja olete terve, on teil endiselt tsüstotseele oht

Samm 3. Tunnistage, et tugev stress on samuti soodustav tegur
Tugev pinge või raskete esemete tõstmine võib mõnikord põhjustada põie kukkumist. Vaagnapõhja lihaseid pingutades on oht tsüstotseele vallandada (eriti kui tupe seina lihased on menopausi või sünnituse tõttu nõrgenenud). Pingetüübid, mis võivad tsüstotseele põhjustada, on järgmised:
- Väga raskete esemete (sealhulgas laste) tõstmine
- Krooniline ja intensiivne köha
- Kõhukinnisus ja pingutus roojamise ajal

Samm 4. Arvestage oma kehakaaluga
Kui olete ülekaaluline või rasvunud, suureneb ka põie kukkumise oht. Lisaraskus tekitab vaagnapõhjalihastele lisapinget.
Ülekaalulisuse või rasvumise saab määrata kehamassiindeksi (KMI) järgi, mis on keharasva näitaja. KMI valem on kaal kilogrammides (kg) jagatud pikkusega ruudus meetrites (m). KMI 25-29,9 on ülekaaluline, samas kui üle 30 loetakse rasvunud
Osa 3/4: Kahaneva põie diagnoosimine

Samm 1. Leppige arstiga kohtumine kokku
Kui arvate, et teil on rippuv põis, leppige kokku kohtumine oma perearsti või günekoloogiga.
Valmistage oma arstiga jagamiseks ette võimalikult palju teavet, sealhulgas täielik haiguslugu ja sümptomite üksikasjalik kirjeldus

Samm 2. Tehke vaagnaeksam
Esimese sammuna võib arst teha rutiinseid günekoloogilisi uuringuid. Selle uuringu käigus tuvastatakse tsüstotseel, asetades spekulaadi (vahend keha sisemuse uurimiseks) vastu tupe tagumist (tagumist) seina, kui lamate põlved kõverdatud ja pahkluud toetatud. Arst palub teil pingutada (näiteks lapse sünnitamisel või roojamisel) või köhida. Kui teil on tsüstocele, näeb või tunneb arst surudes pehmet tükki, mis ulatub tupe eesmisse (sisemisse) seina.
- Kusepõit, mis kukub tuppe, peetakse laskuva põie positiivseks diagnoosiks.
- Mõnel juhul võib arst lisaks tavapärasele vaagnaeksamile läbi viia teie seisva seisundi kontrollimise. See on kasulik põie laskumise hindamiseks erinevatest asenditest.
- Kui arst märkab põie kukkumist vastu tupe tagaseina, viivad nad läbi ka rektaalse eksami. See uuring aitab arstil määrata lihasjõudu.
- Selle eksami jaoks pole vaja midagi ette valmistada ja protsess ei võta kaua aega. Eksami ajal võite end veidi ebamugavalt tunda, kuid paljudele naistele on see lihtsalt rutiinne kontroll nagu pap -test.
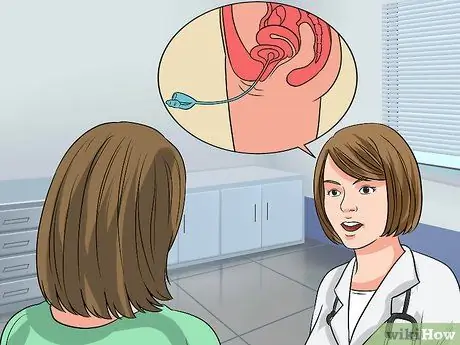
Samm 3. Kui teil on verejooks, pidamatus või seksuaalne düsfunktsioon, minge järelkontrolli
Arst soovitab testi, mida nimetatakse tsüstomeetriliseks või urodünaamiliseks testiks.
- Tsüstomeetrilised uuringud mõõdavad, kui täis on teie kusepõis, kui tunnete esmakordselt soovi urineerida, kui põis tundub "täis" ja kui põis on täielikult täis.
- Arst palub teil urineerida anumasse, mis on ühendatud arvutiga, mis võtab mitu mõõtmist. Seejärel peate lamama uurimislaual ja arst sisestab põiele õhukese painduva kateetri.
- Urodünaamika on testide seeria. See test hõlmab mõõdetud urineerimist (või uroflow), mis arvutab, kui kaua kulub urineerimise alustamiseks, kui kaua kulub uriini väljumiseks ja kui palju urineeritakse. See test hõlmab ka tsüstomeetriat, nagu eespool mainitud. Lisaks läbite ka tühjendus- või tühjendusfaasi testi.
- Enamiku urodünaamiliste testide korral asetab arst põiele õhukese painduva kateetri, mis jääb sinna urineerimise ajal. Spetsiaalsed andurid koguvad andmeid, mida arstid tõlgendavad.
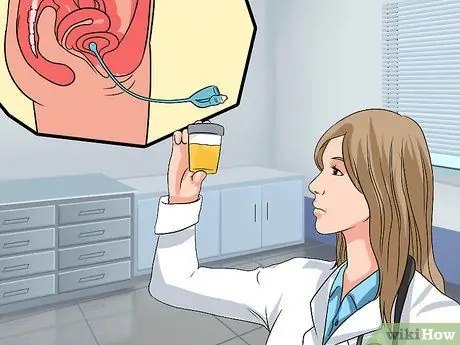
Samm 4. Rääkige oma arstiga täiendavate testide kohta
Mõnel juhul, tavaliselt, kui tsüstotseli juhtum on raskem, võib arst soovitada täiendavaid uuringuid. Need täiendavad testid hõlmavad tavaliselt järgmist:
- Uriini analüüs. Uriinianalüüsis kontrollitakse teie uriini infektsiooninähtude (nt UTI) suhtes. Arst kontrollib ka põit, et näha, kas see on täiesti tühi. Nipp on kateetri sisestamine ureetrasse, et tühjendada ja mõõta pärast urineerimist järelejäänud uriini kogust, jääke pärast urineerimist või tühimikujärgset jääki (PVR). PVR üle 50-100 milliliitri on uriinipeetuse diagnoos, mis on üks laskuva põie sümptomeid.
- Ultraheli PVR -iga. Ultraheli test saadab helilained, mis põrgatavad põiest ja tagasi ultraheli masinasse, ning selle käigus tekib põie kujutis. See pilt näitab ka uriini kogust, mis jääb pärast urineerimist põiele või tühjendamist.
- Tühjendav tsüstouretrogramm (VCUG). Selles testis teeb arst urineerimisel (tühjendamine) röntgenkiirte, et vaadata põit ja hinnata probleeme. VCUG kuvab põie kuju ja analüüsib uriini voolu, et teha kindlaks võimalikud ummistused. Seda testi saab kasutada ka tsüstotseele varjutatud stressiga uriinipidamatuse diagnoosimiseks. Mõlemad diagnoosid tuleks teha, kuna patsient vajab lisaks tsüstotseele parandamisele ka kusepidamatusprotseduure (kui on vaja operatsiooni).

Samm 5. Hankige konkreetne diagnoos
Kui arst kinnitab põie laskumist, peaksite küsima täpsemat diagnoosi. Cystocele on selle raskusastme järgi jagatud mitmeks kategooriaks. Parim ravi sõltub tsüstotseele tüübist ja selle põhjustatud sümptomitest. Kusepõie kahanevad seisundid on jagatud järgmistesse klassidesse:
- 1. aste on kerge juhtum. 1. astme tsüstotseele puhul laskub tuppe ainult osa põiest. Te võite tunda kergeid sümptomeid, nagu kerge ebamugavustunne ja voodimärgamine, kuid mõned naised ei näita mingeid sümptomeid. Ravi on Kegeli harjutused, puhkus ja raskete tõstmiste või pingutuste vältimine. Kui teil on juba menopaus, võib kaaluda östrogeeni asendusravi.
- 2. aste on mõõdukas juhtum. 2. astme tsüstotseele korral laskub kogu põis tuppe. Kukkumine võib olla nii kaugel, et puudutab tupeava. Ebamugavuse ja pidamatuse sümptomid arenevad kergest kuni mõõdukaks. Võib osutuda vajalikuks operatsioon tsüstotseele parandamiseks, kuid sümptomeid saate ravida tupe pessaariga (väike plastikust või silikoonist seade, mis asetatakse tuppe, et hoida tupe seina seal, kus see peaks olema).
- 3. aste on raske juhtum. 3. astme tsüstotseele puhul ulatub osa põiest välja tupeavast. Sellised sümptomid nagu ebamugavustunne ja kusepidamatus muutuvad tõsiseks. Samuti on vajalik tsüstotseele ja/või pessaari kirurgiline remont, nagu 2. etapi puhul.
- 4. etapp on täielik tsüstocele. Kui teil on 4. astme tsüstotseel, langeb kogu põis tupeavasse ja sealt välja. Sellisel juhul võivad teil tekkida muud tõsisemad probleemid, näiteks laskuv emakas ja pärasool.
Osa 4/4: Tegelemine laskuva põiega

Samm 1. Hinnake, kas vajate ravi
1. astme laskuv põis tavaliselt ei vaja arstiabi, sest sellega ei kaasne valu ega ebamugavustunne. Küsige, kas teie arst soovitab kohe arstiabi või näete kõigepealt "edusamme". Kui teie sümptomid ei häiri teid liiga palju, võib arst soovitada põhilisi ravimeetodeid, nagu Kegeli harjutused ja füsioteraapia.
- Pange tähele, et arst võib soovitada teil lõpetada teatud tegevused, näiteks raskuste tõstmine või muud tegevused, mis koormavad teie vaagnalihaseid. Kuid regulaarne treenimine jääb terveks.
- Samuti peaksite teadma, et sümptomite mõju elukvaliteedile on ravi otsustamisel võtmetegur. Näiteks on teie põie seisund raske, kuid sümptomid ei häiri teid. Sellisel juhul võite konsulteerida vähem intensiivsete ravivõimalustega. Teisest küljest võib juhtuda, et teie seisund on kerge, kuid teie sümptomid põhjustavad olulisi häireid või probleeme. Nii et rääkige oma arstiga agressiivsemast lähenemisest.

Samm 2. Tehke Kegeli harjutusi
Kegeli harjutusi tehakse vaagnapõhjalihaste pingutamisega (nagu siis, kui proovite peatada uriini voolu), hoides neid lühidalt kinni, seejärel lõdvestades. Kui teete seda harjutust regulaarselt, mis ei nõua erivarustust ja mida saab teha kõikjal (sealhulgas järjekorras oodates, laua taga istudes või diivanil lõõgastudes), muutuvad teie vaagnalihased tugevamaks. Kergetel juhtudel võivad Kegeli harjutused takistada põie edasist laskumist. Kegeli harjutusi saate teha järgmiselt.
- Pingutage oma vaagnapõhjalihaseid, mis on lihased, mida kasutatakse urineerimisel urineerimise peatamiseks.
- Hoidke viis sekundit, seejärel vabastage viis sekundit.
- Proovige hoida kümme sekundit.
- Eesmärk on teha iga päev 3-4 korda 10 kordust.

Samm 3. Kasutage pessaari
Pessaar on väike silikoonist seade, mis sisestatakse tuppe põie (ja teiste vaagnaelundite) hoidmiseks. Mõned pessaarid on spetsiaalselt valmistatud iseseisvaks kasutamiseks, kuid mõned tuleb sisestada arstil. Pessaare on erineva kuju ja suurusega ning tervishoiutöötaja aitab teil valida sobivaima.
- Pessaarid võivad kohati ebamugavad olla ja mõnel naisel on raske neid kukkumisest kinni hoida. See võib põhjustada ka tupehaavandeid (kui suurus pole õige) ja infektsiooni (kui seda ei eemaldata ja puhastata regulaarselt kord kuus). Tupe seinte kahjustamise vältimiseks vajate paikset östrogeenikreemi.
- Vaatamata nendele puudustele on pessaarid kasulik alternatiiv, eriti kui soovite viivitada või ei ole hea kandidaat operatsiooniks. Rääkige oma arstiga ja kaaluge oma juhtumi plusse ja miinuseid.

Samm 4. Proovige östrogeeni asendusravi
Kuna östrogeeni taseme langus põhjustab sageli tupe lihaste nõrgenemist, võib arst soovitada östrogeenravi. Östrogeeni võib anda pillide, tupekreemide või rõngaste kujul, mis sisestatakse tuppe, et tugevdada nõrku vaagnapõhjalihaseid. Kreem ei ole väga imav, nii et see on tugevaim pealekantaval alal.
Östrogeenravi hõlmab ka riske. Naised, kellel on teatud tüüpi vähk, ei tohiks võtta östrogeeni ning te peaksite oma arstiga arutama võimalikke ohte ja eeliseid. Üldiselt on paikne östrogeenravi vähem riskantne kui “süsteemne” östrogeenravi
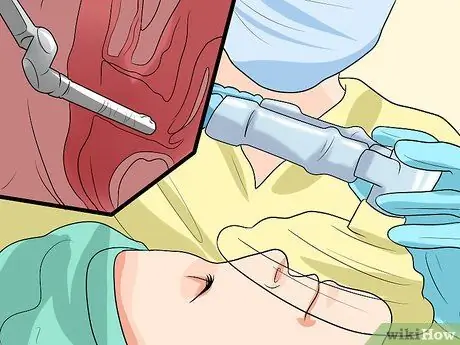
Samm 5. Käivitage toiming
Kui muud ravimeetodid ei aita või tsüstotseele on väga raske (3. või 4. aste), võib arst soovitada operatsiooni. Operatsioonivõimalused ei pruugi kõigile sobida. Näiteks kui plaanite lapsi saada, võib olla hea mõte operatsioon edasi lükata, kuni soovitud pereliige on valmis, et vältida põie langemist pärast sünnitust. Vanematel naistel on suurem operatsioonirisk.
- Kõige tavalisem laskuva põie kirurgiline protseduur on vaginoplastika. Kirurg tõstab põie oma kohale, seejärel pingutab ja tugevdab tupe lihaseid, veendumaks, et kõik on õiges kohas. Kaaluda tuleb ka teisi operatsioone ja arst soovitab protseduuri, mis tema arvates on teie olukorra jaoks parim.
- Enne operatsiooni selgitab kirurg protseduuri ja kõiki riske ja eeliseid ning võimalikke tüsistusi. Võimalike tüsistuste hulka kuuluvad UTI, pidamatus, verejooks, infektsioon ja mõnel harval juhul kirurgilist remonti vajav kuseteede kahjustus. Lisaks on pärast operatsiooni seksuaalvahekorra ajal võimalik ärritus või valu, kuna kehas on õmblused või armkude.
- Sõltuvalt juhtumist vajate kohalikku, piirkondlikku või täielikku anesteesiat. Paljud patsiendid saavad koju minna ühe kuni kolme päeva jooksul pärast operatsiooni ja enamik on võimelised oma tavapärase tegevuse juurde naasma kuue nädala jooksul.
- Kui emakas ka langeb, võib arst soovitada selle eemaldamiseks teha hüsterektoomia. Seda protseduuri saab teha samaaegselt operatsiooniga. Kui tsüstotseelega kaasneb ka stressiga uriinipidamatus, võib osutuda vajalikuks samaaegne ureetra peatamise protseduur.






